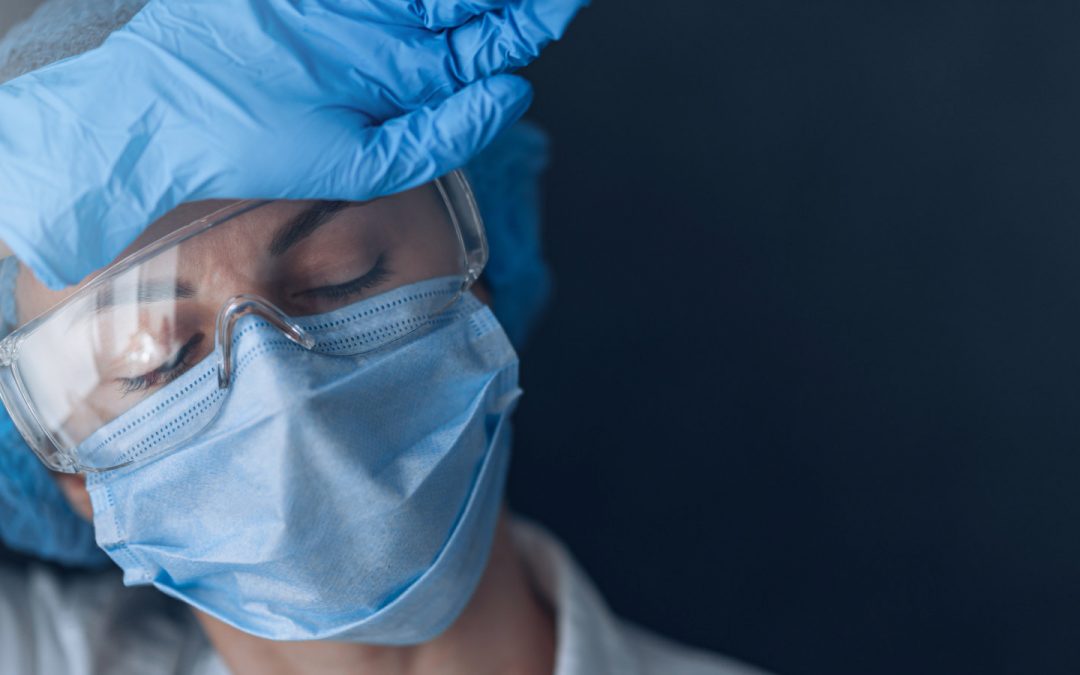
E’ stato recentemente pubblicato uno studio che ha indagato gli effetti della pandemia di Covid-19 sulla salute mentale di 1.257 operatori sanitari cinesi.
Riuscite a percepire la paura di chi è a contatto ogni giorno con una malattia come il Covid-19 ad alta morbilità e potenzialmente letale, che teme di contagiarsi o di contagiare i suoi cari? E la solitudine di chi decide, per precauzione, di isolarsi per non mettere a rischio il proprio partner, i propri bambini, i propri genitori? Tutto questo ha ripercussioni sulla salute mentale degli operatori sanitari.
È ormai assodato da anni che una delle categorie lavorative più a rischio di burnout sono le professioni socio sanitarie: medici, infermieri, OSS hanno maggiore probabilità di sviluppare disturbi psicologici a causa dello stress a cui sono sottoposti quotidianamente. Questo, oltre a rappresentare un importante problema di salute per il lavoratore stesso, si ripercuote sulla qualità dell’attività svolta con conseguenze negative, anche gravi, sui pazienti in carico.
Ora, provate a immaginare cosa significhi lavorare nell’health care durante l’epidemia COVID-19.
Chi sceglie una professione sanitaria sa che dovrà fare i conti con il dolore e la sofferenza di pazienti e parenti, con sentimenti di impotenza e mancanza di controllo di fronte alla malattia e alla morte, con un grosso carico emotivo da gestire. Ma probabilmente mai avrebbe pensato un giorno di trovarsi ad affrontare un’emergenza di questa portata.
I numeri in Italia sono impietosi: al 6 aprile si contano 12.681 operatori sanitari ufficialmente contagiati (dati disponibili qui), 88 medici morti (dati disponibili qui) e 25 infermieri del Sistema Sanitario Nazionale (dati disponibili qui).
Immaginate il senso di vulnerabilità dei medici di base, travolti dalle richieste di aiuto, in prima linea a visitare spesso senza DPI disponibili (es. mascherine, guanti…). Pensate allo stress degli infermieri, sotto pressione e allo stremo dopo turni sfiancanti da 12 ore; all’impotenza dei medici senza farmaci efficaci per curare l’infezione; all’angoscia di un anestesista che potrebbe dover scegliere a chi dare la precedenza in terapia intensiva (qui le raccomandazioni di etica clinica per l’ammissione ai trattamenti intensivi e per la loro sospensione in condizioni eccezionali di squilibrio tra necessità e risorse disponibili).
Riuscite a percepire la paura di chi è a contatto ogni singolo giorno con una malattia ad alta morbilità e potenzialmente letale, che teme di contagiarsi o di contagiare i suoi cari a fine giornata? E la solitudine di chi decide, per precauzione, di isolarsi per non mettere a rischio il proprio partner, i propri bambini, i propri genitori?
Riuscite a provare l’ansia lancinante e lo spaesamento di chi si ritrova a lavorare in un reparto non suo? O il senso di inadeguatezza di uno specializzando alle prime armi reclutato per l’emergenza?
E li sentite gli sguardi sospettosi dei vicini di casa che temono di aver accanto l’untore?
Tutti questi fattori hanno ripercussioni, anche pesanti, sulla salute mentale degli operatori. Quali?
Il 23 marzo 2020 è stato pubblicato uno studio intitolato Factors Associated With Mental Health Outcomes Among Health Care Workers Exposed to Coronavirus Disease 2019, che ha indagato gli effetti della pandemia di Covid-19 su 1.257 operatori sanitari cinesi.
I partecipanti sono stati suddivisi in “operatori in prima linea” (a contatto con pazienti con febbre alta o diagnosi COVID-19) e “operatori in seconda linea”.
I questionari somministrati (PHQ-9, GAD-7, ISI e IES-R) hanno rilevato la presenza di sintomi depressivi (50,4% dei soggetti), ansia (44,6%), insonnia (34,0%) e stress (71,5%). Infermieri, donne, operatori sanitari di Wuhan e operatori in prima linea sono i soggetti che hanno riportato i sintomi più severi in tutte le valutazioni. In particolare, essere un operatore sanitario in prima linea rappresenta un importante fattore di rischio per lo sviluppo di gravi sintomi psicologici, tanto da suggerire di prestare particolare attenzione alla salute mentale di questa categoria.
Certamente lo studio presenta diversi limiti metodologici tra cui la breve durata (6 giorni), la mancanza di follow-up, la natura del campione (costituito in prevalenza da soggetti provenienti da Wuhan) e l’assenza di un gruppo di controllo. Ciononostante, visto l’attestato maggior rischio di burnout delle professioni health care, sembra plausibile affermare l’assoluta necessità di prevedere immediatamente un supporto psicologico per tutti gli operatori sanitari coinvolti in prima linea nella lotta alla pandemia, che li accompagni anche nel post-emergenza. Obiettivo deve essere non solo la prevenzione e il trattamento di depressione, ansia, insonnia e stress, ma anche, come suggerito dall’Istituto Superiore di Sanità (ISS), il potenziamento delle capacità di adattamento dell’operatore e la promozione dell’empowerment personale.
Bisogna infatti evitare che all’emergenza medica si sommi anche un’emergenza psicologica che andrebbe a minare ancora di più un sistema che non può permettersi che proprio chi si trova in prima linea crolli.
Sebbene chiunque, in questo periodo di emergenza, possa continuare ad accedere a percorsi di sostegno psicologico nonostante la chiusura degli studi grazie ai servizi di psicologia e psicoterapia online e telefonici attivati non solo da psicologi e psicoterapeuti privati, ma anche da scuole di psicoterapia e centri clinici come per esempio il network di Studi Cognitivi, è comunque necessario prevedere una soluzione mirata e specifica per medici, infermieri e OSS.
Per questo motivo sono state messe in campo alcune iniziative a livello nazionale sia da parte del Consiglio Ordine Nazionale degli Psicologi (Cnop) sia da parte di scuole di specializzazione in psicoterapia (es. le sedi di Studi Cognitivi Modena e San Benedetto del Tronto), studi clinici (es. lo Studio Clinico San Giorgio), centri clinici (es. il CIP di Modena, il CIP di Milano Navigli, associazioni e società di psicologia e psicoterapia di ogni orientamento, per offrire un servizio di ascolto gratuito a medici, infermieri e personale sanitario.
Tuttavia, come ribadito anche dal Presidente del Cnop Lazzari, la solidarietà e il volontariato non bastano. Da anni infatti si auspica che la figura dello psicologo e dello psicoterapeuta entrino a pieno titolo, in maniera strutturale e strutturata, all’interno dei reparti ospedalieri a supporto del personale sanitario. Ora che siamo di fronte a un’emergenza psicologica di tale portata, è tempo per le istituzioni pubbliche di agire in tal senso, prima che sia davvero troppo tardi. Altrimenti a pagarne le conseguenze saranno i lavoratori sanitari, le loro famiglie e i loro pazienti…insomma, tutti noi.
Scritto da: Valentina Davi